来到田大夫门诊的"客人",多半都是因为糖尿病而来,田大夫对糖友都会询问这个问题:"最近血糖控制得好吗?最近测血糖是什么情况?"糖友们一般会做出怎样的回答呢?
情况一:"医生,我饭没多吃,你开的药我每天都吃,我感觉我的血糖应该没问题。"
血糖的高低是很难能够被"感觉"出来的,否则血糖仪的存在还有何用?众人皆知的"三多一少",也就是多饮、多尿、多食、体重减少的糖尿病典型特征,其实在10个高血糖的糖友中可能只会有三人才能感觉得到,糖友的血糖靠感觉是很不靠谱的。
情况二: "医生,我在家经常测空腹血糖,控制都在7以内,餐后血糖因为上班不方便我就没测。"
空腹血糖和餐后血糖各占了"半壁江山",管理好了一半,另一半放在一边不管,就好比一条腿是健康的,而另一条腿是有毛病的,那走起路来必定是一瘸一拐,严重的可能路都走不了。空腹餐后血糖都要顾及就是这个道理。

说来说去,血糖控得好不好全凭血糖值来给出评判。不管你每天是不是在"认真"地吃药,只要你不注重血糖数据,那就不是在真正地控血糖。这也就是为什么2/3的糖友都管理不好自己的血糖,虽然每天都在吃着降糖药,但是并发症却依然如期而到的原因。
看待高血糖的5个角度,就是你控糖的5根标尺做事要讲成效,控糖也一样。每天我们花费了那么多精力、财力来吃药,却不管吃药后的效果是如何,最终的结果必然是"赔了夫人又折兵",不仅没有挡住并发症,不小心还会弄出个低血糖危及生命。我们在血糖上既然已经投入了那么多,就应该要定期地拿个"标尺"来量量,看看我们自己管理血糖合不合格。
衡量血糖管理是否合格的标尺是什么?不是简单测一下空腹血糖就万事大吉的,我给大家总结了5个角度。
(1) 空腹血糖。
糖友要管理好空腹血糖。在没有低血糖的前提下,空腹血糖尽可能控制在7毫摩尔/以下;如果是年轻人,空腹血糖还可以再控制得低一些,越接近正常越好,比如控制在6.1毫摩尔/升以下;如果是老年人,空腹血糖则可以适当放宽松一些,例如可以用老年糖友的年龄除以10来界定,例如80岁糖友,用80除以10等于8,那么空腹血糖控制在8毫摩尔/升左右就可以了。

(2) 餐后血糖。
餐后血糖和空腹血糖都很重要,一个都不能少,糖友在没有低血糖的情况下,餐后血糖建议控制在10毫摩尔/升以下。餐后血糖一般代表人一天最高的血糖值,一次进餐会给身体带来一系列的"反应",医学上还有一个词叫做"代谢扰动",测测餐后血糖可以让你清楚你身体内的细胞对于你吃进去的饭能不能"搞定",不能只图嘴上爽,不顾体内细胞的"痛苦"。
餐后2小时最具有参考价值,餐后2小时的计算时间是从你开始吃第一口饭开始吃。糖友经常说的餐后1小时和餐后3小时可以偶尔作为参考,但是医生最在意的还是餐后2小时血糖。
(3) 糖化血红蛋白
田大夫还会建议糖友做糖化血红蛋白(HbA1c)。糖化血红蛋白可以反应出过去2-3个月的平均血糖情况,算是对你过去这一阶段控糖成效的总结。不少糖友会拒绝,原因是价钱有点贵(费用70元左右);有点小麻烦(需要抽血,结果需要等待1至数小时不等)。不过糖化血红蛋白的化验对于糖友来说是不可少的,在血糖没控制好期间建议每3 个月检测一次,血糖控制稳定后则每半年查一次就行,这样看来也不算太贵。
常规建议糖友的糖化血红蛋白控制在7.0%以内;年轻人可以适当再严格点,6.5%以内;老年人可以适当放宽松,8.0%以内。
(4) 血糖波动
这一点糖友可能很少会注意到。血糖波动也就是一天之内血糖高高低低的变化情况。糖友的血糖波动越小越好,也就是血糖越平稳越好,好比我们开车,平坦的路上会感到舒适,高低不平的路上我们就会感到难受。波动大的血糖好比是在凹凸不平的路上行车,很容易"颠坏"身体,出现并发症。衡量血糖波动的办法其实也不难,自己在家可以完成。
用一天内最高血糖值减去一天内最低血糖值,就可以得出一天最大血糖波动幅度,建议糖友控制在4.4毫摩尔/升以内。将早、中、晚三餐的餐后2小时血糖与餐前血糖的差值加起来再除以3,就得出餐后血糖波动幅度,建议糖友控制在2.2毫摩尔/升以内。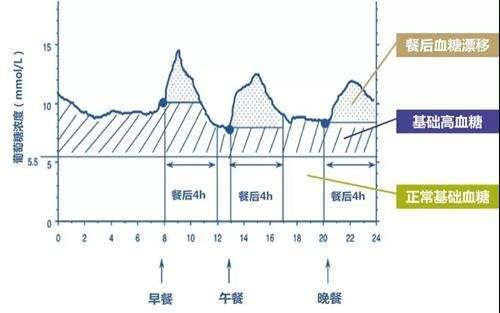
(5)低血糖
控制血糖安全是第一位的,控制住了高血糖的同时,还一定要严防低血糖的发生。
糖友血糖控制一般不建议低于4.4毫摩尔/升,如果血糖低于3.9毫摩尔/升就属于低血糖了。
一旦发生低血糖需要补充葡萄糖或含糖食物,严重的低血糖需要根据具体的意识和血糖情况需要去医院给予相应的治疗和监护。
小结:看待高血糖要全面,要关注空腹血糖、餐后血糖、总体血糖(糖化血红蛋白)、血糖波动、是否低血糖。熟练了并不麻烦,花点时间让血糖全面掌控,吃下的药才算不浪费。
厦门弘爱医院,田建卿 医学博士 副主任医师 著有《不该只有医生知道:必须说的糖尿病》《内分泌那些事儿》出诊时间:厦门弘爱医院 周一、周三上午,门诊2楼内分泌门诊,周四上午门诊三楼妊娠内分泌门诊